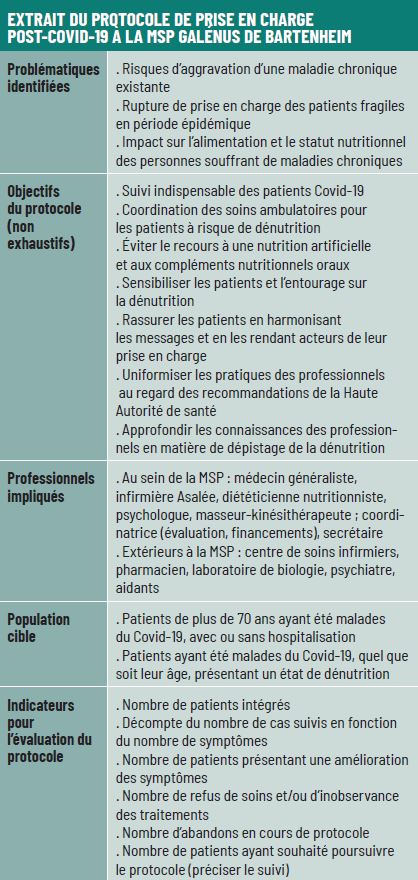
Pour l’inclusion, le médecin a parcouru les dossiers des patients ayant contracté le Covid-19, en repérant les facteurs de gravité : l’âge, un indice de masse corporelle (IMC) en dehors des normes, des antécédents de pathologies cardiovasculaires, des problèmes respiratoires, une insuffisance rénale, des antécédents de cancers ont notamment été retenus. Le fait d’avoir été hospitalisé pour Covid-19 entrait également dans la liste. "Tous les facteurs indiquant une possible fragilité ont été pris en compte, résume Sylvain Orsat. Ensuite, les patients ont été triés en fonction du nombre de facteurs de gravité." Ils ont été appelés ou sollicités lors d’une visite à domicile pour être inclus dans le protocole, et 30 d’entre eux ont été enrôlés. Cette limite a été définie au regard d’une enveloppe allouée par la MSP à la prise en charge des consultations non remboursées par l’Assurance maladie. "Nous avons pu dégager 6 400 euros", précise Delphine Franck, aujourd’hui coordinatrice de la structure. Dans le parcours imaginé, si les recours aux séances de kinésithérapie pouvaient se faire dans le cadre d’une prise en charge conventionnelle, il en était différemment pour celles de diététique et de psychologie.
Parcours de soins
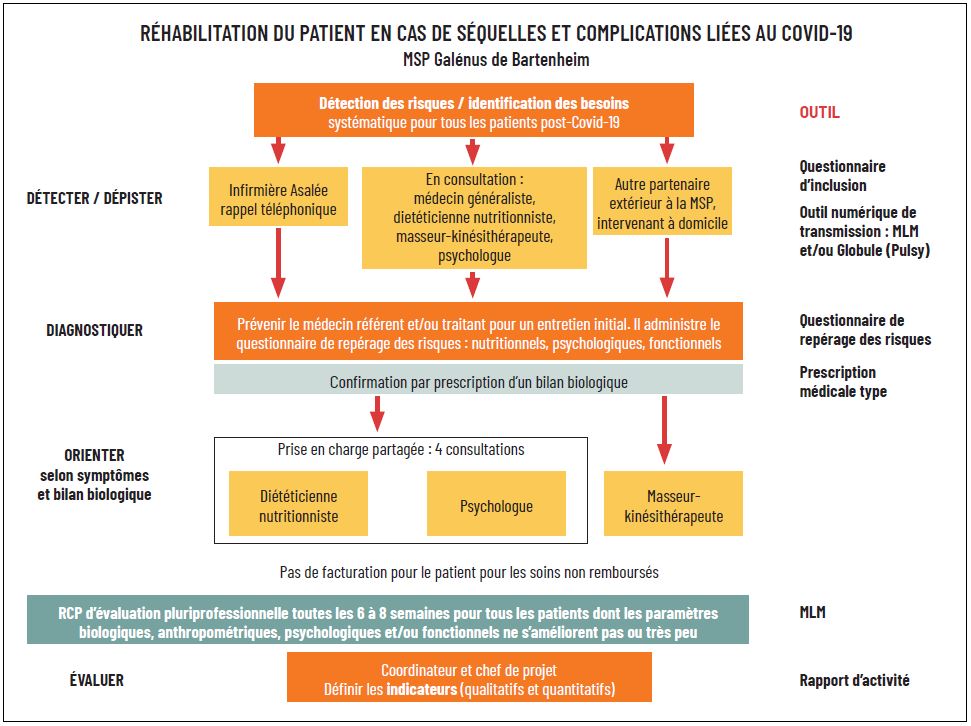
Pour les patients qui acceptaient d’être inclus dans le protocole, une consultation était programmée avec Sylvain Orsat. Les premières ont eu lieu début juin. "En général, les patients étaient déjà remis de la maladie depuis un mois, un mois et demi", précise le généraliste. Cette consultation, d’une durée d’environ quarante-cinq minutes, était centrée autour de trois points cliniques :
• la diététique : le médecin relevait le poids de forme, ainsi que la perte de poids éventuelle liée au Covid-19, et procédait à un test de dénutrition s’appuyant notamment sur un questionnaire MNA (mini nutritional assessment) ;
• l’état psychologique : une échelle HAD (hospital anxiety and depression) était utilisée pour repérer les symptômes dépressifs ou anxieux ;
• l’état moteur et respiratoire : Sylvain Orsat procédait à une évaluation sur l’échelle visuelle et analogique (EVA).
Ces trois points étaient étudiés pour orienter les patients vers la diététicienne nutritionniste, vers la psychologue (notamment pour travailler sur l’acceptation de la maladie et les symptômes anxieux) et la kinésithérapeute (pour une prise en charge de la motricité et une rééducation globale, mais aussi pour de la kinésithérapie respiratoire si nécessaire). Pour celle-ci, une prescription était rédigée, comprenant en moyenne cinq séances. Pour les autres professionnels, une discussion s’engageait avec les patients. "Nous avons décidé de leur laisser le choix, explique Delphine Franck. Nous pouvions prendre en charge un maximum de quatre consultations non remboursées, à 40 euros la séance." Une seule contrainte : pour les patients acceptant le parcours de nutrition, trois consultations sur les quatre devaient y être consacrées. "Pour développer mon programme, j’ai besoin de ces trois séances", précise la diététicienne.
À l’issue de cette première consultation, les patients devaient subir un bilan biologique, incluant notamment le dosage de l’albumine, de la préalbumine et de la protéine C réactive (CRP) pour évaluer leur état de dénutrition. Un dosage du fer, du zinc et de la vitamine D était également demandé, notamment parce que ces éléments semblaient associés à des formes graves du Covid-19. Ils étaient aussi invités à prendre rendez-vous selon les termes du parcours choisi.
"Les dossiers étaient disponibles dans mon bureau, et les autres professionnels pouvaient les récupérer. Nous échangions les résultats de cette manière", explique Sylvain Orsat. Certains cas particuliers ont été évoqués lors de réunions pluridisciplinaires organisées toutes les six à huit semaines, mais peu se sont révélés particulièrement complexes.
Une fois le parcours avec les différents professionnels de santé réalisé, une seconde consultation de bilan à six mois était prévue auprès du médecin généraliste, plus courte (trente minutes environ), durant laquelle un bilan était réalisé grâce aux indicateurs de la première consultation.
Résultats
Pour l’instant, les données brutes ont été récoltées mais n’ont pas encore été interprétées par Sylvain Orsat. Un chiffre ressort néanmoins : aucun patient inclus dans le protocole n’a abandonné en cours de route, ce qui semble indiquer un réel besoin. Ce chiffre a été confirmé par leur satisfaction face à cette prise en charge globale et prolongée. "C’est quelque chose que nous faisons peu en médecine générale, explique Sylvain Orsat. Les patients sont pourtant demandeurs, et ils étaient ravis que nous ayons pris cette initiative, que nous nous occupions d’eux après la maladie." Le tout dans un parcours totalement pris en charge, soit par l’Assurance maladie, soit par la MSP (à l’exception de certaines prescriptions non remboursées, comme le dosage du zinc ou de la vitamine D).
Pour le reste, le médecin généraliste se risque à quelques interprétations préliminaires : "Parmi les patients inclus, aucun n’était dénutri, mais ils étaient tous à risque de dénutrition, explique-t-il. Nous avons également observé beaucoup de symptômes anxieux. Sans doute causés par l’afflux d’information sur le nombre de morts, sur les séquelles mais aussi liés à l’attente, à la méconnaissance de la maladie au moment de l’inclusion." De manière générale, les trois points évalués montraient des signes d’amélioration, et une partie des patients inclus ont choisi de poursuivre une prise en charge avec la psychologue, à leurs frais, à l’issue du protocole.
Les résultats feront également état d’une particularité : les questionnaires ont évolué au fil des prises en charge, reconnaît Sylvain Orsat. "Au début, on connaissait mal les symptômes. Par exemple, l’anosmie et l’agueusie ne sont apparues qu’en cours de route ; comme l’apparition de cauchemars, ou la perte de cheveux chez la femme, dont on parle peu. Dans un premier temps, je les notais dans un coin, mais quand ces symptômes se sont avérés être liés à la maladie, je les incluais au questionnaire."
Un protocole en routine ?
Après la première session d’inclusion, la question s’est posée de prolonger le protocole. Mais, comme l’expliquent les professionnels de la MSP, après la première vague du Covid-19, ils n’ont pas reçu de nouveaux patients développant une forme aiguë. En revanche, l’équipe réfléchit à l’idée d’adapter ce protocole à d’autres pathologies.
"Il pourrait servir de base de travail pour des sorties d’hospitalisation aiguës ou pour des prises en charge de personnes âgées en hospitalisation à domicile", note Delphine Franck. "Il faudrait le garder sous le coude et éventuellement le simplifier pour d’autres pathologies, ajoute Sylvain Orsat. Pour les cancers, par exemple – même si l’hôpital met en général en place des protocoles similaires – mais aussi pour des infections aiguës, comme des pneumonies, etc."